L’intelligence artificielle bouleverse de nombreux secteurs, et la santé mentale n’échappe pas à cette transformation silencieuse mais profonde. Face à la montée des troubles psychologiques — anxiété, dépression, stress post-traumatique, troubles du comportement alimentaire — exacerbée par des facteurs comme le stress chronique, l’isolement social ou les séquelles de la pandémie de COVID-19, l’IA apparaît comme un outil prometteur, complémentaire aux approches traditionnelles. Elle offre la possibilité d’analyser en temps réel des comportements, de détecter des signes avant-coureurs de détresse, et de fournir des soins adaptés à chaque individu, 24 heures sur 24, 7 jours sur 7. Mais jusqu’où peut-on confier sa santé mentale à une machine ? Cet article explore les avancées, les limites et les enjeux éthiques de cette révolution discrète.
L’IA appliquée au traitement des troubles mentaux désigne l’ensemble des technologies algorithmiques capables d’évaluer, de diagnostiquer, d’accompagner et parfois de traiter des patients souffrant de diverses conditions psychologiques : dépression, anxiété généralisée, trouble anxieux, trouble obsessionnel compulsif (TOC), stress post-traumatique (SSPT), troubles bipolaires, schizophrénie, ou encore troubles du comportement alimentaire. Contrairement aux idées reçues, il ne s’agit pas de remplacer le psychiatre ou le psychologue, mais de leur fournir des outils d’aide à la décision, de suivi continu, et d’intervention précoce.
Concrètement, l’IA peut être intégrée dans des applications mobiles (suivi de l’humeur, exercices de gestion du stress), des chatbots conversationnels (Woebot, Wysa), des plateformes de télémédecine (analyse des retranscriptions d’entretiens), des dispositifs connectés (montres qui détectent des variations de rythme cardiaque évocatrices d’anxiété), ou encore des environnements de réalité virtuelle (exposition progressive aux phobies). Ces technologies permettent un suivi quotidien, une détection des symptômes précoces (parfois avant que le patient lui-même n’en prenne conscience), ainsi qu’une interaction empathique, tout en déchargeant les professionnels de santé d’une partie de la pression administrative et du suivi des cas les moins complexes.
Les outils d’IA en santé mentale ne sont pas des dispositifs médicaux autonomes (sauf certaines exceptions ayant obtenu un marquage CE ou une FDA clearance). Ils sont généralement conçus comme des « compléments » aux soins traditionnels, et non comme des remplacements. En cas de crise ou de pensées suicidaires, ils orientent systématiquement vers des ressources humaines (ligne d’écoute, urgences).
Infographie n°1 – Panorama des applications de l’IA en santé mentale : chatbots, analyse prédictive, réalité virtuelle, objets connectés.
L’utilisation de l’IA dans le domaine de la santé mentale est relativement récente — moins de quinze ans — mais son développement a été fulgurant, porté par plusieurs évolutions convergentes.
Les prémices (2010-2015) : Au début des années 2010, les premiers travaux de recherche explorent l’utilisation de la fouille de texte (text mining) sur les réseaux sociaux pour détecter des signes de dépression (analyse du vocabulaire, du rythme des publications). Des études pionnières montrent qu’il est possible de prédire un épisode dépressif avec plusieurs semaines d’avance en analysant les messages Twitter ou Facebook. Parallèlement, les premières applications de « bien-être » (calm, headspace) apparaissent, sans IA à proprement parler, mais elles posent le cadre de l’usage du smartphone pour la santé mentale.
L’essor des chatbots (2016-2020) : Woebot (lancé en 2017, issu d’une recherche à Stanford) est le premier chatbot thérapeutique grand public, utilisant des principes de thérapie cognitivo-comportementale (TCC). Il rencontre un succès rapide, avec des millions d’utilisateurs. Wysa (2018) suit, avec une approche plus axée sur l’empathie et le langage naturel. Ces outils démontrent qu’un agent conversationnel peut réduire les symptômes d’anxiété et de dépression légère à modérée, avec des résultats comparables à certains programmes de prévention en ligne.
La pandémie de COVID-19 (2020-2022) : La pandémie agit comme un accélérateur brutal. L’anxiété, la dépression et l’isolement explosent dans le monde entier (+25 % de prévalence selon l’OMS). Les services de santé mentale, déjà sous-dotés, sont submergés. L’IA conversationnelle devient une solution de « premier recours » : les téléchargements de Woebot, Wysa, Youper et autres applications similaires augmentent de 300 à 500 % pendant les confinements. Les pouvoirs publics s’y intéressent : le Royaume-Uni intègre des chatbots dans son système de santé (NHS).
La maturité (2023-2026) : Aujourd’hui, l’IA en santé mentale est entrée dans une phase de maturation. Les modèles de langage (GPT-4o, Gemini, Claude) permettent des conversations bien plus naturelles que les chatbots « à base de règles » des débuts. La multimodalité (analyse de la voix, des expressions faciales via la caméra) améliore la détection des émotions. Des dispositifs médicaux obtiennent des autorisations (FDA pour certaines applications de détection de la dépression). La recherche s’oriente vers l’intégration des données (smartwatch, application, dossier médical) pour une vision holistique du patient.
Le développement rapide de l’IA pour le traitement des troubles mentaux ne relève pas du hasard ou d’un simple effet de mode. Plusieurs facteurs structurels expliquent cette accélération.
Dans la plupart des pays, les services de santé mentale sont sous-financés chroniques. Selon l’OMS, les pays à revenu faible ou intermédiaire consacrent moins de 2 % de leur budget de santé à la santé mentale, et les pays à revenu élevé rarement plus de 5 %. Le nombre de psychiatres et de psychologues est insuffisant pour répondre à la demande : en France, il faut en moyenne 3 à 6 mois pour obtenir un premier rendez-vous avec un psychiatre dans certaines régions, et les consultations de psychologues ne sont que partiellement remboursées (dispositif « MonPsy » limité). L’IA, avec ses capacités de traitement à grande échelle, est perçue comme un outil pour combler ce déficit — du moins pour les cas les moins sévères et pour la prévention.
L’anxiété et la dépression sont en augmentation constante depuis les années 2010, avec une accélération marquée pendant et après la pandémie. Les causes sont multiples : isolement social (y compris numérique), précarité économique, pression scolaire et professionnelle, crise climatique (anxiété écologique), actualités anxiogènes en continu. Selon l’OMS, la dépression est désormais la première cause d’invalidité dans le monde (devant les maladies cardiovasculaires). Cette épidémie silencieuse appelle des solutions innovantes, l’approche traditionnelle (psychiatre + médicaments) étant incapable d’absorber seule la demande.
Nous laissons chaque jour des traces numériques de notre état mental : notre façon d’écrire sur les réseaux sociaux, notre rythme de frappe au clavier, notre ton de voix au téléphone, notre temps d’écran, notre nombre de pas, notre qualité de sommeil mesurée par une montre connectée. Ces données, collectées massivement, permettent à l’IA d’apprendre à reconnaître des signatures comportementales associées à la dépression, l’anxiété, ou les risques de rechute. C’est ce qui rend l’IA si prometteuse pour la détection précoce : elle peut repérer des changements subtils avant même que le patient n’en prenne conscience.
Selon l’OCDE, les troubles mentaux coûtent chaque année environ 4 % du PIB mondial en perte de productivité, dépenses de santé et prise en charge sociale. En France, ce coût est estimé à plus de 100 milliards d’euros par an. La prévention et la détection précoce par l’IA représentent donc un enjeu économique majeur, au-delà de l’enjeu sanitaire.
Passons des principes généraux aux réalisations concrètes. Voici les principales familles d’applications de l’IA en santé mentale en 2026.
| Application | Description | Exemples / Références | Niveau de preuve |
|---|---|---|---|
| Chatbots thérapeutiques | Conversations textuelles basées sur les principes de la thérapie cognitivo-comportementale (TCC). Proposent des exercices, un suivi de l’humeur, et des techniques de gestion du stress. | Woebot, Wysa, Youper, Elomia | Études randomisées montrant une réduction significative des symptômes (anxiété, dépression légère à modérée). |
| Analyse prédictive des risques | Algorithmes analysant les données comportementales (réseaux sociaux, dossiers médicaux, capteurs) pour prédire les risques de rechute, de crise, ou de passage à l’acte suicidaire. | Programme Veterans Health Administration (prédiction du suicide), Mindstrong Health (analyse des interactions smartphone) | Encore expérimental pour le suicide (taux de faux positifs élevés). Validé pour la prédiction de rechute dans certains troubles. |
| Réalité virtuelle (RV) assistée par IA | Exposition progressive et contrôlée à des situations anxiogènes (phobies, SSPT) dans un environnement virtuel, avec adaptation dynamique par l’IA. | Bravemind (vétérans SSPT), Psious, Oxford VR | Validée pour les phobies (hauteur, araignées, avion) et le SSPT. Remboursée dans certains pays. |
| Objets connectés et analyse physiologique | Montres, bagues, capteurs analysent la variabilité du rythme cardiaque, le sommeil, l’activité, pour détecter des signes d’anxiété ou de dépression. | Apple Watch (fonctionnalités santé mentale), Oura Ring, Fitbit | Corrélations établies, mais pas de valeur diagnostique à elle seule. Utile pour le suivi et l’auto-surveillance. |
| Analyse du langage et de la voix | Analyse des appels téléphoniques, des transcriptions d’entretiens, ou des messages écrits pour détecter des marqueurs linguistiques de dépression (vocabulaire négatif, pronoms, rythme de parole). | Ellipsis Health, Kintsugi, Winterlight Labs | Prometteur, mais encore en phase de recherche clinique pour la plupart. |
Tableau des principales applications de l’IA en santé mentale, mises à jour en 2026.

Infographie n°2 – Les cinq grandes familles d’applications : chatbots, analyse prédictive, réalité virtuelle, objets connectés, analyse du langage.
L’IA en santé mentale a déjà des conséquences tangibles, positives pour la plupart, même si elle soulève aussi des interrogations légitimes.
Grâce aux chatbots et aux applications, des millions de personnes peuvent accéder à un soutien psychologique immédiat, gratuit ou à faible coût, sans avoir à attendre des mois un rendez-vous. Cette accessibilité est particulièrement précieuse pour les populations éloignées du soin : jeunes adultes (qui utilisent déjà massivement leur smartphone), personnes vivant en zones rurales sous-dotées, ou personnes hésitant à consulter par peur du regard social. L’IA joue ici un rôle de « porte d’entrée » ou de « premier filtre » : elle oriente vers un professionnel quand la situation le nécessite.
Là où un psychologue ne voit son patient qu’une heure par semaine (voire moins), l’IA peut assurer un suivi quotidien, voire continu. Elle détecte les variations d’humeur, les signes avant-coureurs de rechute, et peut alerter le patient ou son médecin. Cette « médecine de précision » appliquée à la santé mentale est un progrès considérable, surtout pour les troubles chroniques (bipolaire, dépression récurrente).
Beaucoup de personnes souffrant de troubles mentaux n’osent pas consulter, par honte ou par peur d’être jugées (« je ne suis pas fou/folle »). Un chatbot accessible sur un smartphone, dans le confort de son domicile, sans interaction humaine directe, lève en partie cette barrière. Des études montrent que les utilisateurs de Woebot ou Wysa se sentent moins stigmatisés que ceux qui consultent un psychologue en face-à-face. L’IA peut ainsi jouer un rôle d’« entonnoir » vers des soins plus spécialisés.
Les psychiatres et psychologues sont débordés. L’IA peut les soulager d’une partie des tâches répétitives ou à faible valeur ajoutée : recueil d’informations pré-consultation, envoi de questionnaires de suivi, rappel des exercices entre les séances, analyse préliminaire des données des capteurs. Le professionnel peut ainsi consacrer plus de temps à la relation thérapeutique et aux cas complexes.
Malgré ses promesses, l’IA en santé mentale n’est pas une baguette magique. Plusieurs limites et risques doivent être pris au sérieux.
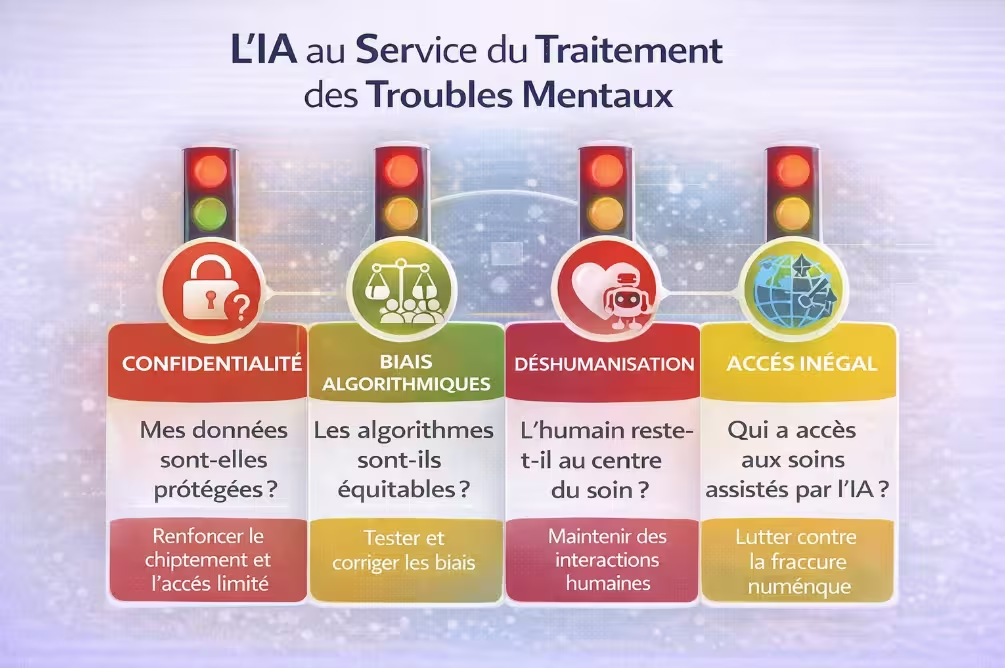
Infographie n°3 – Les quatre grands enjeux éthiques : confidentialité des données, biais algorithmiques, risque de déshumanisation, accès inégal.
Les applications de santé mentale collectent des données extrêmement sensibles : humeurs, pensées intimes, antécédents médicaux, parfois des enregistrements vocaux ou vidéo. Que deviennent ces données ? Sont-elles partagées avec des tiers ? Utilisées pour entraîner des modèles ? Vendre de la publicité ciblée ? Des scandales ont déjà eu lieu (ex. partage de données par certaines applications avec Facebook). Le RGPD en Europe impose des règles strictes, mais leur application est difficile. Les utilisateurs doivent être vigilants : privilégier les applications à but non lucratif, lire les conditions d’utilisation, désactiver le partage de données si possible.
Les modèles d’IA sont entraînés sur des données. Si ces données sont majoritairement issues de populations occidentales, éduquées, de classe moyenne, l’IA sera moins performante pour les personnes issues d’autres cultures, de milieux modestes, ou parlant d’autres langues. Un chatbot entraîné sur des textes anglais peut mal interpréter des expressions françaises de détresse (« je vais pas bien » vs « I’m not doing well »). La langue, mais aussi la culture : l’expression de la souffrance varie considérablement. L’IA risque ainsi de creuser les inégalités d’accès à des soins de qualité.
Un chatbot n’a pas d’empathie, même s’il peut en donner l’illusion. Il ne ressent rien. Il applique des algorithmes. Certains utilisateurs peuvent développer une dépendance affective à leur chatbot, ou au contraire être déçus lorsqu’ils réalisent que « ce n’est qu’une machine ». La relation thérapeutique, fondement de nombreuses psychothérapies, ne peut pas être remplacée par une IA — du moins pas sans risques. Les éditeurs responsables insistent sur ce point : leurs outils sont des compléments, pas des substituts.
Beaucoup d’applications santé mentale sont commercialisées sans avoir fait l’objet d’études cliniques rigoureuses. Leur efficacité réelle est inconnue, voire douteuse. Même Woebot, l’un des plus étudiés, a des résultats modestes (réduction des symptômes, mais comparable à un livre de TCC papier). Les promesses marketing (« guérissez votre dépression en 10 minutes par jour ») sont souvent exagérées. Il manque un cadre réglementaire clair : quand un chatbot devient-il un dispositif médical, soumis à évaluation et remboursement ? L’AI Act européen commence à poser des bases, mais le chemin est long.
Avant d’utiliser une application de santé mentale IA : 1) Vérifiez si elle a fait l’objet d’études cliniques publiées dans des revues sérieuses. 2) Lisez la politique de confidentialité (si elle dit « nous partageons vos données avec des partenaires », fuyez). 3) Ne l’utilisez jamais comme unique traitement si vous souffrez de troubles modérés à sévères. 4) En cas de crise (pensées suicidaires), contactez immédiatement un professionnel ou une ligne d’écoute (3114 en France).
Le domaine évolue rapidement. Plusieurs tendances structurent l’année 2026 et les années à venir.
Les nouvelles générations de LLM (GPT-5, Gemini Ultra 3) sont spécifiquement entraînées pour détecter et répondre aux états émotionnels (ton de la voix, choix des mots, rythme). Le « prompt engineering » thérapeutique devient une spécialité. Les chatbots savent mieux reformuler avec empathie, éviter les jugements, et adapter leur niveau de langage à l’état de la personne.
Plusieurs systèmes de santé nationaux (Royaume-Uni, France, Allemagne, Canada) expérimentent l’intégration de l’IA conversationnelle comme « premier recours » dans leurs parcours de soins. Le patient peut utiliser une application remboursée, avec un suivi par un psychologue à distance (télémédecine). Les premières évaluations sont attendues pour 2027.
Combiner l’analyse du texte (ce que dit le patient), de la voix (comment il le dit), des expressions faciales (via caméra), et des données physiologiques (rythme cardiaque, sommeil) améliore considérablement la précision de la détection. Les premières plateformes intégrées (Ellipsis Health, Kintsugi) obtiennent des résultats prometteurs en laboratoire, avec des niveaux de sensibilité et spécificité proches de 80-85 %.
La FDA américaine a approuvé plusieurs « thérapies numériques » (prescription digitale) pour la santé mentale : reSET pour la dépendance, EndeavorRx pour le TDAH. Leur efficacité est comparable à des médicaments pour certaines indications. L’Europe suit, avec des projets pilotes. L’IA ne remplace pas le médicament, mais elle peut le compléter et améliorer l’observance.
Selon Grand View Research (2026), le marché mondial de l’IA en santé mentale est estimé à 12 milliards de dollars en 2026, avec une croissance annuelle de 32 % depuis 2022. Les chatbots et applications mobiles représentent environ 40 % de ce marché, les outils d’analyse prédictive 25 %, et la réalité virtuelle thérapeutique 15 %.
Non, absolument pas. Les chatbots sont des outils complémentaires, utiles pour la psychoéducation, l’auto-surveillance, l’accès à des exercices de TCC, et la détection précoce. Ils ne remplacent pas la relation thérapeutique, l’empathie humaine, la capacité à gérer des situations complexes ou des crises. Pour les troubles modérés à sévères, un suivi par un professionnel de santé reste indispensable. Les chatbots sont plutôt un « premier secours » psychologique, accessible massivement et à faible coût.
Woebot est le plus étudié (plusieurs essais contrôlés randomisés, réductions significatives des symptômes d’anxiété et de dépression légère à modérée). Wysa a également des études prometteuses, notamment pour la dépression post-partum et la gestion du stress. Youper est moins étudié mais a une base d’utilisateurs importante. Pour les troubles spécifiques (TOC, insomnie), d’autres applications existent (ex. Sleepio pour l’insomnie). En cas de doute, consultez les revues de la littérature (ex. JMIR Mental Health) avant de choisir.
Cela dépend de l’application. Woebot et Wysa (versions gratuites) collectent des données, mais affirment ne pas les vendre à des tiers et les anonymiser pour l’entraînement des modèles. D’autres applications (notamment celles gratuites sans modèle économique clair) peuvent partager des données. Lisez attentivement la politique de confidentialité avant de vous inscrire. En Europe, le RGPD protège vos données, mais l’application doit être basée en Europe ou avoir un représentant. En cas de doute, privilégiez les applications à but non lucratif ou les recommandations de votre médecin.
Des algorithmes de prédiction existent, notamment aux États-Unis dans le système de santé des vétérans (VHA). Ils analysent les dossiers médicaux, les données de prescription, les visites aux urgences, pour identifier les patients à haut risque de passage à l’acte. Leur performance est correcte (AUC autour de 0,80-0,85) mais avec un taux de faux positifs élevé (beaucoup de personnes étiquetées « à risque » qui ne passeront pas à l’acte). Le principal défi est éthique : que faire de cette prédiction ? Contacter systématiquement les personnes étiquetées « à risque » peut être intrusif. L’IA ne remplace pas l’évaluation clinique par un professionnel formé.
Les risques incluent : une dépendance affective au chatbot (illusion d’une relation), un retard de prise en charge professionnelle (l’utilisateur pense que le chatbot suffit), une détresse augmentée si le chatbot répond mal (ex. banalisation de la souffrance), ou une manipulation commerciale (incitation à acheter des versions premium). Les personnes très isolées, souffrant de troubles sévères, ou avec des difficultés cognitives sont les plus vulnérables. C’est pourquoi l’encadrement éthique et réglementaire est essentiel.
Très marginalement. Quelques applications de thérapie numérique (ex. pour les addictions, l’insomnie) sont en cours d’évaluation par la HAS (Haute Autorité de Santé) pour un éventuel remboursement. Des expérimentations locales existent (parcours de soins incluant une application). Mais en 2026, la grande majorité des applications santé mentale IA ne sont pas remboursées. Les patients paient de leur poche (souvent 10-30 €/mois) ou utilisent des versions gratuites limitées. Cette situation devrait évoluer dans les 2-3 prochaines années, sous l’impulsion de l’Union européenne.